Болезни зубов
Содержание статьи
Абсцесс десны – заболевание, при котором в области слизистой, покрывающей альвеолярный отросток верхней или нижней челюсти возникает полость, заполненная гноем.
Абсцесс зуба — это локальное скопление гноя в области корня зуба. Чаще всего начинается с хронического периодонтита, пародонтита или перикоронита. Сопровождается болью, заметно усиливающейся при надавливании на зуб, повышением температуры тела, нарушением жевательных движений и др. При отсутствии лечения может распространиться на другие анатомические области и привести к воспалению вен, флеботромбозу, сепсису и др.
Абсцесс полости рта — воспаление тканей с их расплавлением и образованием гнойной полости. Чаще всего причиной развития абсцессов полости рта являются острые или обострившиеся периодонтиты. При остром гнойном периостите пациенты жалуются на боли в области причинного зуба или сегмента челюсти, отёчность мягких тканей.
Адентия — это патология, которая характеризуется отсутствием одного или нескольких зубов. В результате этой патологии нарушается эстетика, возникают расстройства речи, психосоциальные проблемы, болезни желудочно-кишечного тракта и другие опасные нарушения.
Альвеолит (альвеолярный остеит, «сухая лунка») — воспаление лунки (альвеолы) зуба после его удаления.
Аномалии зубов — это группа врождённых или приобретённых нарушений количества, размера, формы, цвета, положения, сроков прорезывания и структуры тканей зубов.
Малые аномалии формы и размера зубов — это варианты развития зубов и зубочелюстной системы, отклоняющиеся от нормы. В отличие от врождённых пороков развития,они не сопровождаются существенными нарушениями и не угрожают жизни пациента, но они значительно влияют на эстетику и тактику лечения, способны привести к кариесу, неправильному прикусу и другим осложнениям.
Афтозный стоматит — воспаление слизистой оболочки полости рта, характеризующееся нарушением поверхностного слоя слизистой и появление афт (эрозий). Заболевание сопровождается резкой болезненностью, жжением, увеличением лимфоузлов, в редких случаях повышением температуры тела.
Бутылочный кариес — это кариес временных (молочных) зубов, который возникает при формировании корней. Он возникает у детей в 1,5-3 лет. Особенностью заболевания является острое, быстро прогрессирующее течение, множественность поражения и симметричное расположение кариозных дефектов.
Волосатая лейкоплакия — поражение слизистой оболочки полости рта в виде нитевидных образований белого цвета. Является одной из форм лейкоплакии — ороговения слизистых оболочек полости рта. Патология является показателем подавления иммунитета и наблюдается в основном при ВИЧ-инфекции и других иммунодефицитах.
Вывих зуба — это патологическое перемещение зуба по отношению к альвеоле (костной лунке, в которой фиксируется зуб), вызванное насильственным механическим воздействием и сопровождающееся повреждением периодонта (связки, которая окружает зуб) и сосудисто-нервного пучка зуба (пульпы). Для всех видов вывиха характерна следующая симптоматика: боль в области причинного зуба, кровоточивость, отёчность десны.
Гальваноз — это стоматологическое заболевание, при котором усиливается воздействие гальванических токов на ткани ротовой полости. Такой ток появляется на фоне взаимодействия металлических зубных конструкций со слюной. Гальваноз проявляется наличием металлического, кисловатого привкуса во рту, сухостью слизистой ротовой полости, искажением вкуса, жжением языка, головными болями и раздражительностью.
Герпетический стоматит — это инфекционное заболевание, которое вызывает вирус простого герпеса первого типа. Сопровождается лихорадкой, слабостью, головной болью, появлением язв на слизистой полости рта и воспалением региональных лимфоузлов. Чаще всего возникает у детей.
Гингивит — воспалительное заболевание дёсен, которое проявляется болезненностью, отёчностью, кровоточивостью, выделением экссудата. В большинстве случаев гингивит возникает из-за скопления зубного налёта в результате плохой гигиены ротовой полости.
Гиперестезия зубов — это повышенная чувствительность тканей зуба к различным раздражителям. Сопровождается кратковременной острой болью в одном или нескольких зубах при контакте с чем-то горячим, холодным, кислым, сладким, жёстким. При несвоевременном или неполном лечении гиперестезии боль может повлиять на психоэмоциональное состояние и привести к развитию нервно-психических, эндокринных и желудочно-кишечных заболеваний.
Гипоплазия — это порок развития твёрдых тканей одного или целой группы зубов. Бывает врождённым и приобретённым. Развивается тогда, когда формируются зачатки молочных или постоянных зубов. Не является кариозным поражением. Сопровождается неоднородным цветом эмали, её истончением и изменением рельефа — углублениями различной формы и величины (от точек до бороздок и ямок). При прорезывании зубы сразу отличаются: на их поверхности присутствуют белые, жёлтые или коричневые пятна.
Глоссалгия (синдром жжения языка, глоссодиния) — это заболевание ротовой полости, которое характеризуется болевыми и неприятными ощущениями в области языка при отсутствии каких-либо поражений и воспалений.
Глоссит — это общее название группы патологических состояний, сопровождающихся болью в языке и изменением его цвета или текстуры (или и того, и другого)
Глубокий прикус — это неправильное положение зубов, при котором передние зубы верхней челюсти перекрывают зубы нижней челюсти вертикально на 60-100 %. При глубоком прикусе резцы верхней и нижней челюсти при жевании и откусывании испытывают повышенную нагрузку.
Дистальный прикус — это зубочелюстная аномалия, при которой верхний зубной ряд выступает над нижним, нарушая их смыкание.
Дистопия зуба — это одна из зубочелюстных аномалий, особенностью которой является неправильное положение прорезавшегося зуба. Оно затрудняет прорезывание остальных зубов и влияет на формирование прикуса. Способствует развитию кариеса, стоматита, гингивита и других заболеваний.
Дисфункция височно-нижнечелюстного сустава (ВНЧС) — это частичная или полная потеря функций сустава: жевания, образования речи. Сопровождается появлением болей различного генеза, потерей некоторого объёма движений нижней челюсти, заложенностью в ухе, головными болями, болями в ушах и прочих смежных областях (глазах, шее, спине). Причинами дисфункций ВНЧС являются различные дефекты зубного ряда и патологии зубов.
Зубной камень — это отвердевший зубной налёт, минерализованная бактериальная бляшка (биоплёнка). Она образуется на поверхности зубов из остатков пищи, погибших микроорганизмов, солей кальция, фосфора и железа. Этот вид зубных отложений способен привести к болезням дёсен — гингивиту и пародонтиту.
Зубной налёт — это мягкая, липкая биоплёнка, которая состоит из бактерий, продуктов их жизнедеятельности, слюны, остатков еды и разрушенных клеток. Приводит к потемнению эмали, кровоточивости и отёку дёсен, подвижности зубов и образованию зубного камня.
Кариес зубов — ответная реакция твёрдых тканей зуба на различные факторы воздействия, которые постепенно приводят к образованию зубного дефекта в виде полости. Он может возникнуть в любом возрасте. Осложнения кариеса иногда могут привести к необратимым вторичным изменениям и ухудшению качества жизни человека. Поэтому крайне важно своевременно обращаться за лечением.
Клиновидный дефект — это повреждение твёрдых тканей зубов в области шейки (возле десны), в результате которого зуб приобретает форму клина. Он имеет V-образную форму и напоминает треугольник, а располагается в пришеечной части на внешней поверхности передних зубов.
Мезиальный прикус — зубочелюстная аномалия, которая объясняется выдвижением нижней челюсти относительно верхней. Данная нарушение может возникнуть в любом возрасте по различным причинам (генетическая предрасположенность, рахит, травмы челюстей, вредные привычки). При отсутствии своевременно начатого лечения данная патология прогрессирует и способствует формированию более тяжёлых осложнений.
Микрогнатия — это недоразвитие нижней или верхней челюстной кости. Сопровождается нарушением прикуса, искажением контуров лица, нарушением дыхания и др. Без лечения может привести к заболеваниям пародонта, частому появлению кариеса, дисфункции ВНЧС и другим проблемам со здоровьем.
Неправильный прикус — это аномальное смыкание зубов, которое приводит к нарушению функций зубочелюстной системы, а как следствие и других систем организма.
Одонтогенный верхнечелюстной синусит — воспаление слизистых оболочек стенок верхнечелюстных пазух, причиной которого является распространение патологического процесса из очагов одонтогенной (зубной) инфекции. Пациента беспокоят сильные боли, усиливающиеся при наклоне головы вперед. Боли локализуются в поражённой воспалительным процессом половине лица, зачастую распространяются в лоб, глазницу и висок.
Открытый прикус — это патология прикуса в вертикальной плоскости, которой характерна вертикальная щель между зубами при их смыкании в переднем участке зубного ряда. Причинами образования такого прикуса являются рахит, бесконтрольное сосание пальца в детском возрасте, травмы и другие факторы.
Пародонтит — это воспалительное заболевание дёсен, при котором происходит атрофия тканей, в том числе и костной, удерживающей зуб в его зубной лунке. Его симптоматика может не иметь острой зубной боли, а болезнь в запущенной форме способна привести к опасным осложнениям, вплоть до общей интоксикации организма. Поэтому очень важно начать бороться с пародонтитом как можно раньше.
Пародонтоз — заболевание тканей пародонта дистрофического характера.
Перекрёстный прикус — это зубочелюстная аномалия, при которой размер или положение челюстей изменяется по горизонтали. Такому прикусу характерно обратное смыкание зубов с одной или двух сторон. Причин этому множество — от врождённых нарушений до осложнений кариеса и травм. Исправить прикус можно независимо от возраста, но только при своевременном обращении.
Перелом верхней челюсти — это полное или частичное нарушение анатомической целостности верхней челюсти под действием нагрузки, превышающей её прочность. Одной из самых частых причин локализованных переломов верхней челюсти являются бытовые травмы. Основной причиной сочетанных повреждений являются дорожно-транспортные происшествия и катастрофы.
Перелом зуба — нарушение целостности зуба, возникшее вследствие механического повреждения или резорбции тканей зуба. Чаще всего ломаются зубы верхней челюсти, что обусловлено распространением ортогнатического прикуса, при котором резцы верхней челюсти прикрывают и защищают передние зубы нижней челюсти.
Перелом нижней челюсти — это нарушение целостности кости в одном или нескольких отделах. Наиболее частой причиной возникновения такого перелома является травматический фактор, реже — иные заболевания.
Периимплантит — это воспаление окружающих тканей имплантата, которое приводит к прогрессирующей убыли костной ткани и потере имплантата. Сопровождается покраснением десны, кровотечением при зондировании, болью во время жевания и течением гноя. Для профилактики периимплантита необходимо тщательно следить за гигиеной полости рта, раз в полгода проводить профессиональную чистку зубов.
Перикоронит — это воспаление десны во время прорезывания зуба. Сопровождается отёком мягких тканей и кровоточивостью. Чаще возникает в 20-29 лет во время прорезывания зубов мудрости. Без лечения может привести к язвенному гингивиту, периоститу, остеомиелиту и развитию абсцесса.
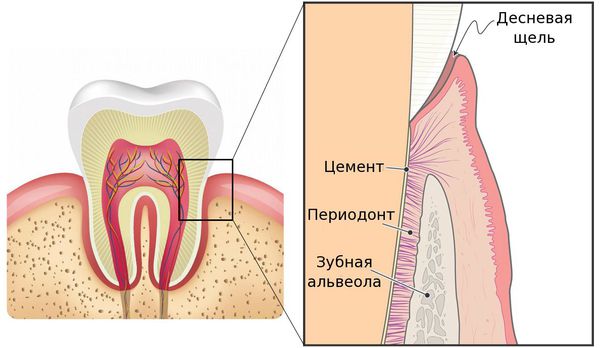
Периодонтит — это заболевание, вызванное бактериями, травмой или лекарственными препаратами, в результате которого происходит воспаление комплекса соединительной ткани (периодонта), расположенной между цементом зуба и зубной альвеолой.
Периостит челюсти — это воспаление надкостницы тела челюсти и альвеолярных отростков, в которых расположены зубы. В народе это заболевание называют «флюс» из-за таких характерных симптомов, как асимметрия лица за счёт отёка мягких тканей. Причиной возникновения периостита могут быть различные воспалительные процессы одонтогенного происхождения, то есть происходящие от зубов.
Пигментация зубов, или дисколорит эмали — это изменение естественного цвета зубной эмали, не связанное с кариесом, при котором зубы могут приобретать жёлтый, розовый, коричневый или чёрный оттенок. Иногда это изменение сопровождается повышенной чувствительностью зубов. Пигментация является сигналом проблем в организме. Отсутствие лечения может привести к истончению эмали и развитию кариеса.
Повышенная стираемость зубов — это интенсивная убыль твёрдых тканей, способная приводить к практически полному износу коронковой части зубов.
Полиодонтия — это разновидность зубочелюстной аномалии, при которой количество постоянных или молочных зубов увеличено, т. е. это наличие у пациента сверхкомплектных (дополнительных) зубов. Сверхкомплектный зуб чаще всего располагается по средней линии лица, между центральными резцами.
Пришеечный кариес — это разновидность кариеса, который разрушает зуб у самого основания. Он прогрессирует быстрее других видов кариеса, приводя к пульпиту, периодонтиту, хрупкости и потере зуба. Лечение такого заболевания нужно начинать как можно раньше.
Пульпит — это процесс воспаления пульпы зуба, которая включает в себя большой объём нервов и различных сосудов, обеспечивающих жизненные функции зуба. Заболевание отличается самопроизвольным возникновением ноющей боли. Запущенный пульпит может стать причиной некроза пульпы и привести к заболеваниям периодонта и серьёзным последствиям.
Ретенированный зуб — это полностью или частично сформированный зуб, который не смог появиться в полости рта в принятые за норму средние сроки прорезывания. Чаще всего встречается задержка прорезывания зубов мудрости. Такая патология может не беспокоить пациентов, но из-за инфекционно-воспалительного процесса она способна доставить значительные неудобства и стать причиной серьёзных осложнений.
Рецессия — это патологические изменения в десневой ткани, которые происходят постепенно и приводят к оголению части корня зуба. Так как рецессия имеет свойство прогрессировать и способна преобразоваться в тяжёлое осложнение, необходимо проходить своевременную терапию на ранних стадиях заболевания. Это гарантирует эффективность полного излечения рецессии и избавление от косметических дефектов.
Скученность зубов — это патология развития, характеризующаяся нехваткой челюстного пространства для корректного, с физиологической точки зрения, расположения зубов на челюстях. Основным проявлением аномалии является неправильный угол поворота определённых зубов относительно остальных и/или нагромождение зубов друг на друге, а также их прорезывание вне зубной дуги.
Стоматит — воспаление слизистой оболочки полости рта. Для данного заболевания характерны все признаки воспалительного процесса: покраснение, боль, припухлость, нарушение функции, повышение местной и общей температуры тела. Стоматит проявляется при снижении иммунитета и при хронических заболеваниях, а также стоматит может развиваться как защитная реакция организма на действие различных раздражителей (например механической травмы слизистой острыми краями зубов).
Трещина зуба — это некариозное нарушение его целостности. В большинстве случаев она имеет поверхностный характер, не вызывает беспокойства и не требует лечения. Но иногда встречаются глубокие трещины, которые могут привести в потере зуба.
Флюороз — поражение зубной эмали, обусловленное длительным попаданием в организм большого количества фтора. Заболевание имеет эндемический характер, т. е. оно свойственно определённой географической местности, в данном случае страдают районы с повышенным содержанием фтора в питьевой воде. Сначала флюороз затрагивает резцы. Появляются белые пятна небольшой формы, эмаль зубов становится пористой, приобретает матовость.
Эрозия твёрдых тканей зуба — это прогрессирующий дефект, при котором разрушаются эмаль и дентин. Диагностируется преимущественно у пациентов среднего и пожилого возраста. Обычно встречается на верхних резцах и клыках, имеет симметричный характер. Нижние резцы и края зубов поражаются крайне редко.
Язвенный гингивит (язвенно-некротический гингивит Винсента, фузоспирохетный гингивит, «изъеденный рот») — это острое воспаление дёсен, протекающее с разрушением и изменением нормальных контуров тканей, изъязвлением и некрозом.
Язвенный стоматит — воспаление слизистой оболочки полости рта, характеризующееся нарушением поверхностного слоя слизистой и появлением язв. Болезненные язвы, одна или несколько, также могут образовывать на языке.
Источник
Периодонтит — симптомы и лечение
Периодонтит — это заболевание, вызванное бактериями, травмой или лекарственными препаратами, в результате которого происходит воспаление комплекса соединительной ткани (периодонта), расположенной между цементом зуба и зубной альвеолой.[9][20]
В общей структуре стоматологических заболеваний периодонтит встречается во всех возрастных группах пациентов и составляет 25–30% от общего числа обращений в стоматологические учреждения.[3]
В зависимости от причин возникновения выделяют три типа периодонтита:
- Травматический периодонтит — может развиться как при однократном сильном механическом воздействии (ушиб, удар, попадание косточки), так и при неоднократных небольших механических повреждениях (например, при постоянном откусывании нитей швеёй).
- Медикаментозный периодонтит — возникает в результате выхода сильнодействующих препаратов из корневого канала в ткани периодонта (например, когда в зубе было оставлено лекарство, а следующий приём состоялся позже, чем это было показано по инструкции безопасного периода нахождения препарата в канале).[11]
- Инфекционный периодонтит — его возникновение провоцируют бактерии, преимущественно стрептококки, среди которых негемолитический стрептококк составляет 62%, зеленящий — 26%, а гемолитический — 12%. Кроме того, чаще всего кокковую флору дополняют вейлонеллы, лактобактерии и дрожжеподобные грибы.[1][4][18]
Пути инфицирования тканей периодонта:
- внутризубной — выход токсинов и бактерий через систему корневого канала после инфицирования пульпы и её некротизации в ткани периодонта;
- внезубной — переход воспаления из окружающих тканей (остеомиелит, остит, гайморит, пародонтит и т. д.).
Крайне редко возможно инфицирование тканей периодонта гематогенным (через кровь) и лимфогенными путями.
Проявления заболевания напрямую зависят от его формы.
Хронические формы периодонтита в большинстве случаев протекают бессимптомно и выявляются во время рентгенологического исследования либо при обострении.
Признаки острого периодонтита и обострения его хронической формы:
- боль в зубе (причём чаще всего можно точно указать, какой именно зуб болит) — в начале заболевания боль слабо выраженная, ноющая, но позднее она становится более интенсивной, рвущей и пульсирующей;
- боль при жевании и прикосновении к зубу;
- чувство «выросшего зуба» — ощущение, что зуб стал длиннее других и первым смыкается с зубами-антагонистами;
- наличие большой кариозной полости в больном зубе или его предшествующее лечение по поводу глубокого кариеса или пульпита;
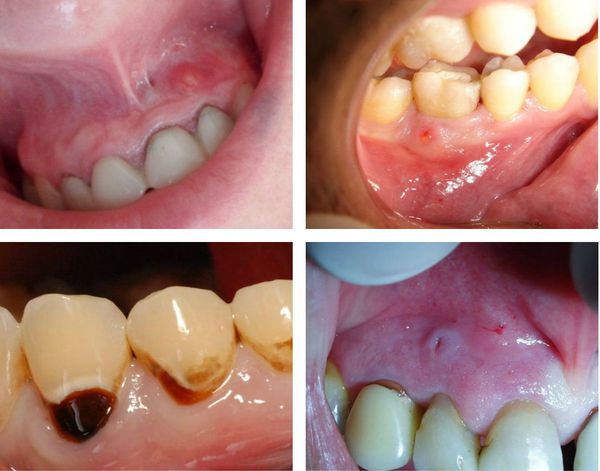
- иногда возникает отёк мягких тканей в области поражённого зуба — связано с выходом воспалительного экссудата (жидкости) из очага, находящегося в периодонте, в поднадкостничное пространство или мягкие ткани;
- открытие свищевого хода, чаще всего располагающегося на десне в проекции корня поражённого зуба (может возникнуть при обострении хронического периодонтита);
- отсутствие реакции больного зуба на холодное, горячее, сладкое или кислое;
- возможная подвижность зуба, связанная с инфильтрацией периодонта.
Острый верхушечный периодонтит
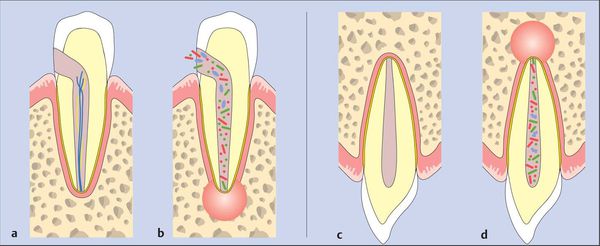
После повреждения периодонта по одной из указанных выше причин возникает кратковременный интенсивный тканевый ответ. Этот процесс сопровождается клиническими симптомами острого периодонтита.[7]
Ответ ткани, как правило, ограничен периодонтальной связкой. Он приводит к типичным нервно-сосудистым реакциям воспаления, которые проявляются гиперемией (переполнением кровью), застоем сосудов, отёком периодонтальной связки и экстравазацией (вытеканием в ткани) нейтрофилов. Поскольку целостность кости, цемента и дентина ещё не нарушена, периапикальные изменения на этом этапе не обнаруживаются при рентгенологическом исследовании.
Если воспаление было вызвано неинфекционными раздражителями, то поражение может исчезнуть, а структура апикального периодонта восстанавливается.[13][14]
Когда происходит инфицирование, нейтрофилы не только борются с микроорганизмами, но также выделяют лейкотриены и простагландины. Первые привлекают больше нейтрофилов и макрофагов в область поражения, а вторые активируют остеокласты — клетки, участвующие в разрушении костной ткани. Так, через несколько дней кость, окружающая периодонт, может резорбироваться (раствориться), тогда в области верхушки корня рентгенологически обнаруживается расширение периодонтальной щели.[15]
Нейтрофилы погибают в месте воспаления и высвобождают из своих гранул ферменты, которые вызывают разрушение внеклеточных матриксов и клеток. Такое «расщепление» тканей предотвращает распространение инфекции в другие части тела и обеспечивает пространство для проникновения защитных клеток.
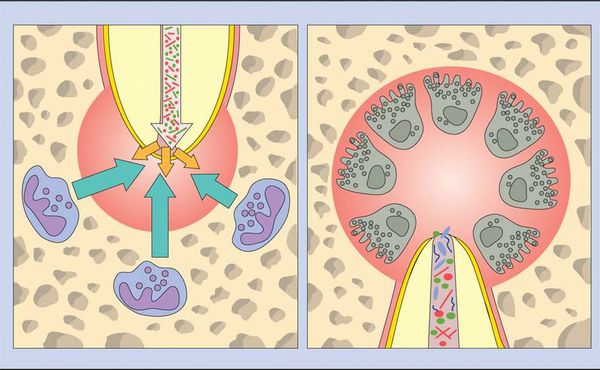
Во время острой фазы макрофаги также появляются в периодонте. Они продуцируют провоспалительные и хемотаксические (аллергические) цитокины. Эти молекулы усиливают местный сосудистый ответ, разрушение кости и деградацию внеклеточных матриц, а также могут заставить гепатоциты повысить выработку белков острой фазы.
Острый первичный периодонтит имеет несколько возможных исходов:
- самопроизвольное заживление;
- дальнейшее усиление и распространение в кости (альвеолярный абсцесс);
- выход наружу (образование свищей или синусового тракта);
- хронизация процесса.[19]
Хронический периодонтит
Длительное присутствие микробных раздражителей приводит к сдвигу в сторону макрофагов, лимфоцитов (Т-клеток) и плазматических клеток, которые инкапсулировуются в коллагеновой соединительной ткани.
Провоспалительные цитокины (клетки иммунной системы) являются мощными стимуляторами лимфоцитов. Активированные Т-клетки продуцируют множество цитокинов, которые снижают выработку провоспалительных цитокинов, что приводит к подавлению процесса разрушения кости. Напротив, полученные из Т-клеток цитокины могут одновременно усиливать выработку факторов роста соединительной ткани, что оказывает стимулирующее и пролиферативное воздействие на фибробласты и микроциркуляторное русло.
Возможность подавления деструктивного процесса объясняет отсутствие или замедленную резорбцию кости и восстановление коллагеновой соединительной ткани во время хронической фазы заболевания. Следовательно, хронические поражения могут оставаться бессимптомными в течение длительного времени без существенных изменений на рентгенограмме.[21]
Равновесие, существующее в периодонте, может быть нарушено одним или несколькими факторами, например, микроорганизмами, «размещёнными» внутри корневого канала. Они продвигаются в периодонт, и поражение самопроизвольно становится острым с повторным появлением симптомов.
В результате во время этих острых эпизодов микроорганизмы могут быть обнаружены в костной ткани, окружающей периодонт, с быстрым увеличением рентгенологических проявлений. Эта рентгенографическая картина обусловлена разрушением апикальной кости, которое происходит быстро во время острых фаз и относительно неактивно на протяжении хронического периода. Следовательно, прогрессирование заболевания не является непрерывным, а происходит прерывистыми скачками после периодов «стабильности».
Цитологические исследования показывают, что около 45% всех хронических периодонтитов эпителизированы. Когда эпителиальные клетки начинают разрастаться, они могут делать это во всех направлениях случайным образом, образуя неправильную эпителиальную массу, в которую попадают сосудистая и инфильтрированная соединительная ткань. При некоторых поражениях эпителий может врастать во вход корневого канала, образуя пломбоподобное уплотнение на апикальном отверстии.
Классификация периодонтитов главным образом отображает причину воспаления, и что именно происходит в тканях пародонта. Самой распространённой классификацией, используемой на практике, является классификация И.Г. Лукомского:[17]
- Острый верхушечный (апикальный) периодонтит:
- серозный;
- гнойный.
- Хронический верхушечный (апикальный) периодонтит:
- фиброзный;
- гранулирующий;
- гранулематозный.
- Обострение хронического периодонтита.
Также при постановке диагноза используется классификация по МКБ-10:
K04.4 Острый апикальный периодонтит пульпарного происхождения:
- острый апикальный периодонтит БДУ.
K04.5 Хронический апикальный периодонтит:
- апикальная или периапикальная гранулема;
- апикальный периодонтит БДУ.
K04.6 Периапикальный абсцесс с полостью:
- зубной (дентальный) абсцесс с полостью;
- дентоальвеолярный абсцесс с полостью.
K04.7 Периапикальный абсцесс без полости:
- зубной (дентальный) абсцесс БДУ;
- дентоальвеолярный абсцесс БДУ;
- периaпикальный абсцесс БДУ.
K04.8 Корневая киста:
- апикальная (периодонтальная) киста;
- периaпикaльная киста;
- остаточная корневая киста.
Осложнения периодонтита зависят от причинного зуба, локализации воспалительного очага, формы и стадии заболевания. Условно можно разделить все осложнения на несколько групп.[8]
Осложнения, вызванные распространением инфекции из периодонтального очага:
- Одонтогенный периостит — распространение воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из периодонтального (одонтогенного) очага.
- Одонтогенный абсцесс — формирование ограниченного полостного гнойного очага, возникающего в результате гнойного расплавления подслизистой, подкожной, межмышечной, межфасциальной клетчатки, лимфоузлов, мышечной ткани или кости. Формирование абсцессов преимущественно происходит в околочелюстных мягких тканях.
- Одонтогенная флегмона — формирование разлитого гнойного воспаления клетчатки, расположенной под кожей, слизистой оболочкой, между мышцами и фасциями.
- Одонтогенный гайморит — формирование воспаления в гайморовой пазухе, вызванное распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный лимфаденит — формирование воспаления в регионарных лимфатических узлах, вызванного распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный остеомиелит — гнойное воспаление челюстной кости (одновременно всех её структурных компонентов) с развитием участков остеонекроза.
Осложнение, вызванное деструктивными изменениями в перерадикулярной кости:
- Вторичная адентия — потеря одного или нескольких зубов, причиной которой служит разрушение костной ткани, окружающей корень зуба, препятствующее дальнейшему функционированию такого зуба.
Осложнение, вызванное формированием свищевого хода:
- Кожные свищи — образование свищевого хода, открывающегося на поверхность кожи.
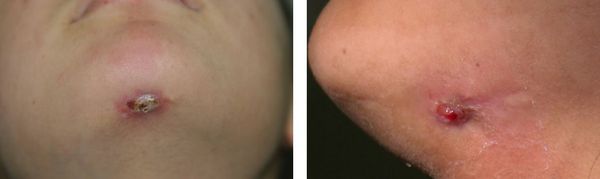
Диагностика периодонтита проводится на основании жалоб пациента, анамнеза заболевания, оценки общесоматического статуса, осмотра головы и шеи, полости рта, зуба, его перкуссии, зондирования и термопробы, электроодонтодиагностики (ЭОМ) и рентгенологического исследования.[10]
ЭОМ — это метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через неё электрического тока.
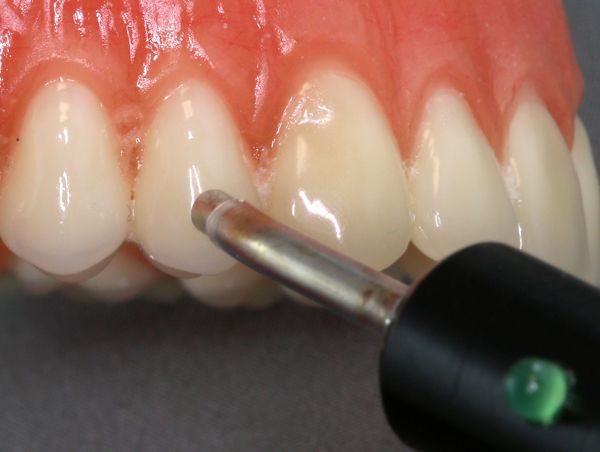
Диагностические признаки острого периодонтита:
- Анамнез заболевания: боли в зубе, возникавшие ранее, предшествующее лечение или травма зуба, наличие заболеваний пародонта.
- Общее состояние: редко встречаются признаки общей интоксикации организма (повышение температуры тела, слабость, потеря аппетита и т. д.).
- Осмотр головы и шеи: отсутствие асимметрии лица и шеи, цвет кожи не изменён, возможно увеличение местных лимфоузлов.
- Осмотр полости рта: патологических изменений нет, возможно наличие глубокого пародонтального кармана.
- Осмотр зуба: в зубе определяют наличие глубокой кариозной полости, обширной пломбы или ортопедической конструкции, однако бывают ситуации, когда зуб может быть и без всего перечисленного. Иногда возможно изменение цвета зуба в сторону серого оттенка. Возможна подвижность зуба.
- Зондирование и термопроба: манипуляции безболезненные, иногда при зондировании кариозной полости определяется безболезненная точка сообщения с полостью зуба.
- Перкуссия (постукивание по зубу в различных направлениях): возникают резко болезненные ощущения.
- Электроодонтодиагностика: 45-80 мкА.
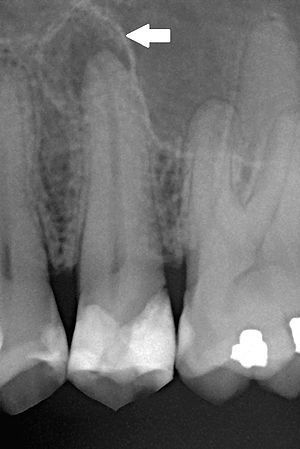
- Рентгенография: визуализируется глубокая кариозная полость, соединяющаяся с полостью зуба или обширная пломба, ортопедическая конструкция, признаки ранее проведённого эндодонтического лечения или наличие пародонтального кармана. Изменения в периодонтальной щели или перерадикулярной кости не выявляются.
Диагностические признаки хронического периодонтита:
- Жалобы: отсутствуют, возможно наличие свищевого хода на коже или слизистой в полости рта (характерно только для гранулирующего периодонтита).
- Анамнез заболевания: боли в зубе, возникавшие ранее, предшествующее лечение или травма зуба, наличие заболеваний пародонта.
- Общее состояние: не страдает.
- Осмотр головы и шеи: асимметрии лица и шеи нет, цвет кожи не изменён, возможно наличие кожных свищевых ходов.
- Осмотр полости рта: патологических изменений нет, возможно наличие глубокого пародонтального кармана или свищевого хода на слизистой оболочки полости рта.
- Осмотр зуба: в зубе определяется наличие глубокой кариозной полости, обширной пломбы или ортопедической конструкции, однако бывают ситуации, когда всего этого может и не быть. Иногда возможно изменение цвета зуба в сторону серого оттенка. Зуб может быть подвижным.
- Зондирование и термопроба: безболезненные, иногда при зондировании кариозной полости определяется безболезненная точка сообщения с полостью зуба.
- Перкуссия: безболезненная.
- Электроодонтодиагностика: 45-80 мкА.
- Рентгенография: Глубокая кариозная полость, соединяющаяся с полостью зуба, обширная пломба, ортопедическая конструкция, признаки ранее проведённого эндодонтического лечения, или наличие пародонтального кармана. В зависимости от формы хронического периодонтита будет различная рентгенологическая картина:
- фиброзный периодонтит — расширение периодонтальной щели;
- гранулематозный периодонтит — деструкция костной ткани в области верхушки корня с чёткими контурами.
- гранулирующий периодонтит — деструкция костной ткани в области верхушки корня с нечёткими контурами.
Диагностические признаки обострения хронического периодонтита
Чаще всего клиническая картина соответствует острому периодонтиту, за исключением того, что всегда рентгенологически выявляются изменения в тканях периодонта, характерные для той или иной формы периодонтита.[12]
Лечение периодонтита направлено на устранение причин, механизмов и проявлений заболевания. Методы лечения бывают терапевтическими, хирургическими и комбинированными.
Терапевтическое лечение
Данный метод лечения нацелен на устранение патогенной микрофлоры, находящейся в эндодонте — комплексе поражённых тканей, включающем пульпу и дентин, которые связаны между собой морфологически и функционально. Поэтому иначе такое лечение называют эндодонтическим.[16]
Этапы эндодонтического лечения:
- адекватное обезболивание;
- изоляция зуба или нескольких зубов, в которых будут проводится манипуляции, от полости рта;
- создание эндодонтического доступа (иссечение твёрдых тканей зуба или пломбировочного материала, закрывающих доступ в систему корневого канала;
- прохождение и определение длинны корневого канала (это длинна от устья до верхушки корня);
- создание корневого канала определённого диаметра и формы;
- введение в корневой канал лекарственных препаратов;
- пломбирование корневого канала;
- восстановление анатомии и функции зуба с помощью пломбировочного материала или ортопедической конструкции.
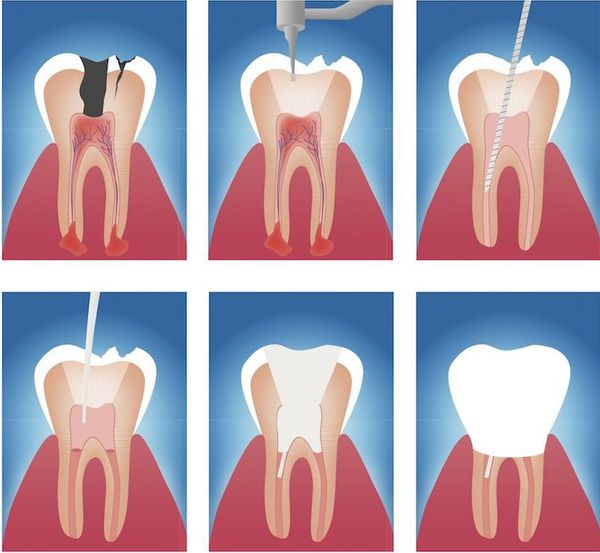
Хирургическое лечение
К оперативному лечению прибегают только в случаях неэффективности или невозможности терапевтического лечения.
К хирургическим методам лечения относятся:
- удаление части корня зуба (резекция) — позволяет сохранить зуб, даже если у верхушки корня присуствовала киста;
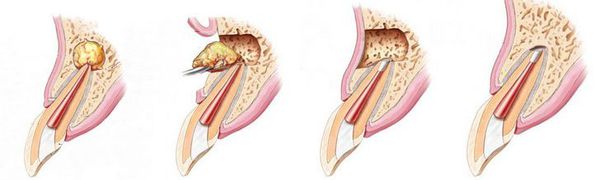
- удаление корня целиком;
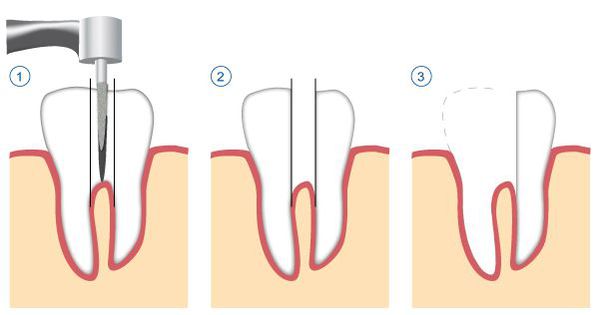
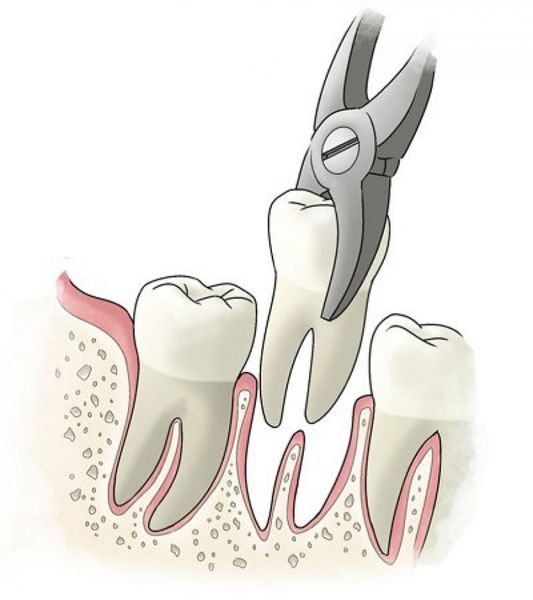
- удаление зуба целиком, с последующим замещением утраченного зуба.
Течение и прогноз периодонтита, безусловно, зависят от своевременности обращения к стоматологу и качества проведенного им лечения. При эффективном лечении каналов происходит восстановление участка разрушенной кости, и зуб сохраняет свои функц?