Что делать, если болячки на ногах у ребенка не проходят?
Содержание статьи
Болячки на ногах – неприятная проблема, с которой сталкивается множество людей. Они причиняют физические неудобства (зудят, воспаляются), а также психологический дискомфорт: больные стесняются того, как выглядят их ноги, и порой даже не обращаются к врачу, испытывая неуместное чувство стыда. В это время болезнь прогрессирует и распространяется по коже, а при инфекционной этиологии человек может заразить окружающих.
Причины образования чешущихся болячек

Провоцирующие факторы могут быть как вызванными воздействием извне, так и являться внутренним патологическим состоянием человека.
Внешние
- Инфекция (грибковая, бактериальная, вирусная, паразитарные поражения).
- Укусы насекомых.
- Отравления различными веществами.
- Травматические повреждения:
- лучевые;
- химические;
- электрические;
- механические;
- термические.
Внутренние
- Заболевания крови.
- Аллергические процессы.
- Гормональный дисбаланс.
- Сахарный диабет.
- Расстройства нервной системы.
- Недостаток витаминов и минеральных веществ.
- Нарушения в работе иммунитета.
- Патологии печени, почек, кишечника.
- Злокачественные процессы.
- Хроническая недостаточность:
- венозная;
- артериальная.
Заболевания, сопровождающиеся образованием болячек

Зная причины развития чешущихся болячек на ногах, можно предположить, симптомами каких болезней они являются.
- Инфекционные и паразитарные болезни кожи и мягких тканей.
- Вызванные бактериями. Наиболее распространенные возбудители:
- Стафилококки. Возникает гнойно-экссудативная реакция, формируется пустула.
- Фолликулиты – воспаления фолликула волоса.
- Фурункул – осложнение предыдущего заболевания, гнойно-некротический процесс с распространением на окружающую подкожную клетчатку.
- Карбункул.
- Гидроаденит – воспаление апокриновых желез.
- Везикулопустулез – поражение устьев эккриновых потовых желез.
- Панариций – воспаление пальцев вблизи ногтя.
- Стрептококки поражают кожу, не затрагивая ее придатков, с возникновением серозно-экссудативной реакции и образованием поверхностного дряблого пузыря – фликтены. Болячки на ногах у ребенка вероятнее всего окажутся стрептодермией.
- Стрептококковая опрелость.
- Рожа вызывается бета-гемолитическим стрептококком группы А. Начинается с проявления общих симптомов интоксикации. Затем образуется эритема, чаще всего на ногах. Кожа в области покраснения напряжена, горячая на ощупь, умеренно болезненная при ощупывании.
- Можно подозревать импетиго, если болячки на ногах не проходят длительное время.
- Вирусные инфекции.
- Герпес – пузырьковые высыпания, которые образуют язвы после вскрытия.
- Обычные кондиломы – вирусное заболевание, поражающее кожу и слизистые и характеризующееся чрезмерным разрастанием эпителия.
- Вирусная пузырчатка вызывается энтеровирусом, во рту, на руках и ногах возникают чешущиеся пузырьки, склонные к слиянию.
- Папилломы (бородавки) – доброкачественные опухолевидные образования вирусной этиологии.
- Контагиозный моллюск – зудящие узелки, часто локализуются на ногах и руках.
- Пустулезный дерматит. На лице, верхних конечностях, реже на ногах образуются синеватые папулы размерами до 2-3 см с пузырями на поверхности. Вокруг кожа сероватого цвета. Через 3-6 недель на их месте развиваются медленно заживающие язвы, оставляющие после себя атрофические рубцы.
- Вирусный лишай. На фоне недавнего ОРВИ на теле возникает розовое пятно 3-5 см с центральным шелушением. Лечения не требует.

- Грибковые инфекции.
- Кандидоз чаще наблюдается на слизистых, но также встречается на гладкой коже. Проявляется скоплением белого налета с незначительным кисломолочным запахом. Участок под ним краснеет и воспаляется, сильно чешется. При попытке расчесать можно нечаянно сковырнуть налет, вследствие чего образуются язвы – кровоточащие углубления. В местах развития инфекции происходит мацерация – скопление жидкости, в результате которого кожа приобретает влажный блеск.
- Руброфития – заразное грибковое заболевание, поражающее ступни ног, кисти рук, складки тела и ногти. Сопровождается гиперкератозом подошв и ладоней, чешуйками, зудом.
- Микроспория («стригущий лишай») образует характерные очаги в виде кольца.
- Трихофития.
- Паразитарные поражения.
- Чесотка вызывается чесоточным клещом, характеризуется образованием папуловезикулезной сыпи, клещевых ходов. Часто встречается в детском возрасте. Язвочки на ногах, руках и теле у ребенка сопровождаются сильным зудом. Больные стремятся расчесывать, из-за чего присоединяется вторичная инфекция.
- Педикулез. Поражение кожи ног при этой болезни в основном связано с жизнедеятельностью платяных вшей. Их укусы приводят к появлению гиперемированных пятен, мелких волдырей, папул с геморрагической корочкой, узелкам с очень сильным зудом.
- Демодекоз – поражение кожи, вызываемое условно–болезнетворным паразитом – клещом рода демодекс.
- Аллергии.
- Крапивница сопровождается появлением зудящих волдырей любой локализации, в том числе и на ногах.
- Экзема – заболевание с разнообразными воспалительными высыпаниями, которые сильно чешутся.
- Экссудативная эритема.
- Аллергический васкулит – воспаление сосудистых стенок с кожными проявлениями в виде папул, везикул, пустул, булл и язв.

- При травмах или другихпоражениях центральной нервной системы, периферических нервов развиваются трофические язвы. Верхние конечности отличаются от нижних более совершенной иннервацией, богатым сосудистым снабжением и лучшими условиями венозного оттока. Вследствие этого язвы значительно чаще встречаются на ногах. Отличаются скудным количеством отделяемого и глубиной поражения вплоть до костей.
- Эндокринные патологии.
- Сахарный диабет. Язвы на ногах при этой болезни развиваются вследствие двух типов патологических процессов – повреждения сосудов микроциркуляторного русла и поражения нервных окончаний, что происходит из-за действия повышенного уровня глюкозы в крови. Нарушается питание тканей, на стопах образуются трещинки и раны, которые длительно не заживают. Они опасны присоединением инфекции, что может привести к гангрене.
- Заболевания щитовидной железы.
- Гипотиреоз – состояние, обусловленной нехваткой тиреоидных гормонов.
- Гипертиреоз (тиреотоксикоз) – патология, сопровождающаяся избыточной выработкой трийодтиронина и тироксина.
- Гиперпаратиреоз – поражение паращитовидной железы с повышенной продукцией паратгормона.
- Нейродермит – кожное заболевание, вызванное функциональными нарушениями работы нервной системы, чаще всего возникает на фоне стрессов. Излюбленная локализация кожных изменений – локтевые, коленные складки.
- Болезни крови могут сопровождаться зудом и кожными изменениями.
- Анемия – заболевание, характеризующееся снижением гемоглобина. Кожа ног становится сухой, трескается, в тяжелых случаях образуются язвы.
- Лейкозы – злокачественное поражение кроветворных органов.
- Лимфома – гематологическая болезнь лимфатической ткани.
- Парапротеинемия – появление в крови белковых тел из группы иммуноглобулинов с аномалиями строения и нарушенными функциями.
Vll. Недостаток витаминных и минеральных веществ в организме или их неусвояемость проявляется болячками и язвами на коже ног при нехватке:
- бета-каротина;
- магния;
- калия;
- витаминов А, В1, В2, В3, В6, В15.
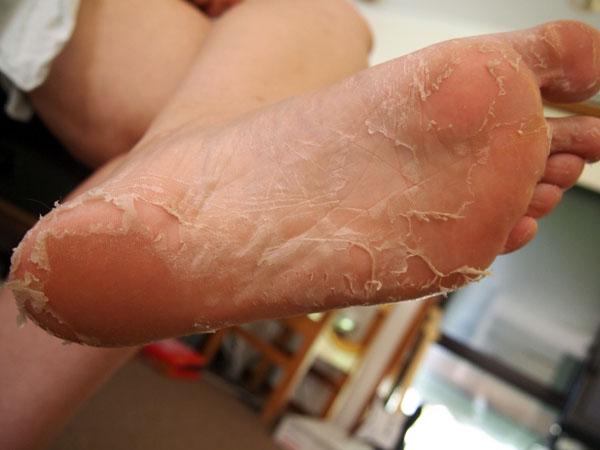 Vlll. Нарушения иммунитета, аутоимунные заболевания.
Vlll. Нарушения иммунитета, аутоимунные заболевания.
- Целиакия – непереносимость глютена с развитием атрофии слизистой тонкого кишечника. Полиморфные элементы поражения отличаются сильным зудом.
- Псориаз – дерматоз, сопровождающийся появлением на коже шелушащихся пятен, язв.
- Системная красная волчанка поражает кожные сосуды, соединительную ткань и органы.
- Склеродермия – болезнь соединительнотканных волокон с формированием фиброза, склероза на коже (проявляется возникновением бляшек и трофических язв) и во внутренних органах.
- Дерматомиозит – тяжелая диффузная прогрессирующая воспалительная патология соединительной ткани, поражающая кожные покровы и мышцы. Сопровождается полиморфными высыпаниями, в том числе с образованием язв.
lX. Заболевания полостных органов могут стать причиной появляющихся болячек и язв на ногах.
- Проявления на поверхности тела в результате заболеваний кишечника часто встречаются при болезни Крона, неспецифическом язвенном колите.
- Гангренозная пиодермия заключается в образовании больших болезненных язв, которые чаще локализуются на коженог.
- Узловатая эритема – заболевание, сопровождающееся воспалением подкожно-жировой клетчатки и сосудов кожи.
- Кожный васкулит.
- Болезни печени.
- Холестаз.
- Гепатит С.
- Утрата функций органа.
- Заболевания почек.
- Почечная недостаточность.

Х. Сосудистые язвы.
- Трофическая язва, появившаяся вследствие артериальных нарушений, образуется чаще всего на ступнях и пальцах ног, провоцируется повреждениями и хождением в неправильно подобранной обуви. Имеют небольшой размер, круглую форму. Выделения гнойные.
- Атеросклероз.
- Гипертоническая болезнь.
- Облитерирующий эндартериит.
- Венозная недостаточность.
- Варикозная болезнь вен ног.
- Тромбофлебит.
Трофические язвы ног представляет собой дефект кожи и нижерасположенных тканей без заживления более одного месяца. Фактором развития язвы служит нарушенное питание тканей из-за патологических трансформаций вен нижних конечностей.
Xl. Злокачественные процессы могут стать причиной язв.
- Прорастание кожи опухолью.
- Кожные изменения, вызванные воздействием продуктов метаболизма злокачественных образований.
- Метастазы в кожу новообразований внутренних органов.
- Злокачественные поражения собственно кожных покровов.
Xll. Лучевые, термические, химические, механические, электрические травмы поражают кожу тела, в том числе ног.
Диагностика болячек на ногах

Прежде чем лечить болячки на ногах, необходимо установить причину их образования. Для этого нужно обратиться к терапевту в поликлинику по месту жительства.
Врач проведет диагностику:
- Опрос.
- Выясняется анамнез жизни:
- Краткие биографические данные.
- Наследственность.
- Условия проживания.
- Характер трудовой деятельности.
- Наличие вредных привычек.
- Определяются:
- Жалобы.
- Когда появились первые признаки заболевания.
- Что предпринималось.
- Есть ли хронические болезни.
- Принимает ли пациент какие-нибудь медикаменты для лечения сопутствующих патологий.
- Осмотр.
- Местных проявлений на ногах.
- Общий: оценка состояния кожи, видимых слизистых, пальпация групп лимфоузлов, аускультация, измерение частоты сердечных сокращений, артериального давления.

- После этого врач может поставить предварительный диагноз, назначить анализы либо, при подозрении на узкопрофильную патологию, направить больного к соответствующему специалисту:
- хирургу;
- аллергологу;
- эндокринологу;
- дерматологу;
- онкологу;
- кардиологу;
- ревматологу;
- иммунологу.
- Терапевт или врач узкого профиля назначают:
- Лабораторную диагностику:
- Анализы крови (общий, биохимический, иммунологический, гормональный, витаминно-минеральный состав, онкомаркеры).
- Аллергопробы.
- Кожные соскобы.
- Бакпосевы отделяемого язв.
- Биопсия.
- Инструментальные и аппаратные методы.
- Ультразвуковое исследование внутренних органов, сосудов.
- МРТ.
- Компьютерная томография.
- Допплерография сосудов.
- Ангиография.
- Ультразвуковое дуплексное ангиосканирование.
Методы лечения

Терапия болезней, проявляющихся образованием болячек на ногах, является комплексной.
Применение медикаментов
Медицинские препараты назначаются для достижения конкретных целей:
- Этиотропная терапия направлена на причину заболевания, устранение или ослабление действия патогенных факторов и неблагоприятных условий.
- При инфекционных поражениях:
- Антибиотики.
- Противовирусные.
- Противогрибковые.
- Противопаразитарные средства.
- Антисептики.
- При аллергической причине болячек на ногах:
- Антигистамины.
- Глюкокортикоиды.
- Энтеросорбенты.
- При нейротрофичеких нарушениях:
- Витамины группы В.
- Антихолинэстеразные средства.
- При сосудистых проблемах:
- Флеботоники.
- Антигипертензивные средства.
- Антиатеросклеротические.
- Глюкокортикостероиды.
- Антифиброзная терапия.
- Противоопухолевые средства.
- Иммунодепрессанты.
- Тиреостатики при гипертиреозе.
- Антиагреганты.
- Препараты, нормализующие липидный обмен при атеросклерозе.
- Симптоматическая терапиянаправляется на ликвидацию либо ослабление симптомов и неприятных субъективных ощущений, обусловленных болезнью.
- Анестетики.
- НПВС.
- Противозудные препараты.
- Улучшающие микроциркуляцию крови.
- Противоотечные средства.

- Заместительная терапия– применяется при недостатке естественных биогенных веществ. Включает в себя использование:
- ферментных препаратов;
- гормонов:
- инсулина при сахарном диабете;
- гормонов щитовидной железы при гипотиреозе;
- витаминных веществ;
- минералов.
Заместительная терапия обеспечивает нормальное существование организма на протяжении длительного времени.
- Саногенетическая терапия активизирует защитные, компенсаторные, адаптогенные, восстановительные процессы.
- Витамины.
- Микроэлементы.
- Иммуномодуляторы.
- Фитоадаптогены.
- Биостимуляторы.
- Средства, ускоряющие регенерацию.
Физиотерапевтические процедуры

Следует помнить, что применение физиотерапии ограничено при кожных заболеваниях, а также имеет противопоказания:
- Злокачественные новообразования.
- Лихорадочное состояние.
- Инфекционные и воспалительные болезни.
- Хронические заболевания в стадии обострения.
- Интоксикация.
- Сильный болевой синдром.
- Нарушения сердечного ритма.
- Кровотечения или склонность к ним.
- Тромбозы.
- Злокачественные новообразования.
- Психические заболевания, сопровождающиеся невозможностью контакта с больным.
- Повышение артериального давления от 200/120.
- Любая органная недостаточность.
- Острое нарушение кровообращения.
- Инородные тела с локализацией вблизи крупных сосудов и нервов.
- Беременность.
При язвах физиотерапия применяется в период заживления. Сущность метода состоит в улучшении микроциркуляции и регенерации в зоне язвенного дефекта, нормализации притока и оттока крови, уменьшении воспаления в тканях.
- Грязелечение.
- Ультрафиолетовое облучение.
- Озонотерапия.
- Лазер.
- Гипербарическая оксигенация.
- Магнитотерапия.
- Ультрафонофорез с лидазой, йодом.
- Ультратонотерапия.
- Гальванизация.
Народные методы

Лечение средствами нетрадиционной медицины возможно только после консультации с врачом.
- 0,5 кг березовой золы залить 2 л кипятка, после остывания использовать в качестве компрессов.
- После обработки антисептиком засыпать язву порошком из верблюжьей колючки. Повторять ежедневно в течение месяца.
- Полезно прикладывание к язве нарезанных сезонных томатов.
- Взять поровну: еловая живица, прополис и нутряное свиное сало. Растопить, аккуратно перемешать. Использовать как компресс.
- сушеница болотная — 1 ст. л.
- мед — ½ ст.
- несоленое сливочное масло — ½ ст.
Смешать, варить на водяной бане. Наносить мазь на язвы ежедневно, наложив сверху сухую повязку.
Хирургические способы
Самый эффективный метод лечения язв – оперативное вмешательство. Оно заключается в пересадке собственного кожного лоскута на место поражения. Для этого проводится:
- Очищение язвенного дефекта путем удаления некротизированных тканей, аспирации отделяемого, иссечение и шлифовка рубцов в области язв.
- Кожная аутопластика.
- Создание благоприятных условий для заживления тканей.
Такой метод является более действенным при трофических язвах венозной и артериальной этиологии. Нейротрофические поражения хуже поддаются лечению.
При язвах, осложненных гангреной, применяется ампутация конечности на различных уровнях.

Также операция может быть направлена на устранение причины образования язв. К примеру, при варикозной болезни ног выполняются следующие вмешательства:
- Склерозирование – введение в пораженный кровеносный сосуд вещества, способствующего склеиванию его стенок. После этого вена «выключается» из системы кровотока.
- Флебэктомия – наиболее травматичный вид операции, при котором через несколько разрезов удаляется больная вена на всем протяжении.
- Лечение лазером – современный щадящий метод хирургического вмешательства. Выполняется внутрисосудистая коагуляция участка вены, после чего она закрывается и больше не принимает участия в венозном кровообращении.
Возможные осложнения
При длительно существующей язве вероятны:
- Малигнизация – озлокачествление.
- Кровотечение.
- Присоединение инфекции.
- Гангрена.
Профилактика

Предупредительные мероприятия направлены на:
- Лечение основного заболевания.
- Отказ от вредных привычек.
- Активный образ жизни.
- Здоровое питание.
- Обработка кожных покровов антисептиком при повреждениях.
- Своевременное прохождение осмотра у врача при возникновении болячек на ногах.
Любое заболевание легче предотвратить, чем вылечить. При соблюдении профилактических мер риск заболеть снижается, а при правильном лечении возможность осложнений сводится к минимуму.
Источник
Трофические язвы

Болезнями вен и сосудов нижних конечностей страдает почти каждый 10 житель современных мегаполисов. Часто усложняют картину болезни обмена веществ, особенно сахарный диабет. Его тяжелая форма практически всегда приводит к появлению язвенных поражений кожи на ногах.
Трофическая язва — это хроническое, незаживающее длительное время некротическое поражение дермы. В большинстве случаев оно возникает после 40 лет, но. к сожалению, эта патология стремительно молодеет. Болезнь значительно ухудшает качество жизни и часто приводит к инвалидности. Чтобы исключить возможные осложнения, нужно вовремя обратиться на осмотр к врачу. А для этого человек должен знать об этой патологии максимум информации.
Трофическая язва: симптомы
Внешние проявления зависят от стадии развития болезни, длительности течения и причины возникновения. Свидетельствовать о начале развития язвенного процесса могут следующие признаки:
- отечность и жжение на коже;
- ночные судороги;
- зуд — иногда возникает ощущение, что зудит под кожей;
- появление синюшных пигментных пятен;
- ощущение «жара» на некоторых участках ног;
- увеличение венозной сетки;
- иногда возникает экзема и дерматит.
При таких симптомах рекомендуется обратиться к врачу. Особенно это необходимо, если у человека есть хроническая венозная недостаточность или сахарный диабет.
Последующая стадия формирования язвы характеризуется утолщением и болезненностью кожи ног. На голени при пальпации можно обнаружить небольшие провалы в зоне пигментации. Когда воспаление поражает подкожно-жировой слой, поверхность кожи становится глянцевой и неподвижной — ее практически невозможно собрать в складку.

К поздним признакам запущенной болезни относят:
- формирование поверхностной язвы.
- увеличение раны в размере.
- неприятный гнилостный запах.
- гнойные выделения, покраснение кожи.
- вместо заживления, рана разрастается вглубь и в ширину.
Главным признаком возникновения именно трофической язвы является отсутствие восстановительных процессов. Такая рана трудно заживает и склонна к длительному течению. Возникновение нагноения свидетельствует о присоединении инфекции. Это состояние опасно тяжелыми осложнениями, и требует немедленного обращения к врачу.
Основные виды патологии
Язвы могут поражать одну или обе конечности. Возможно формирование одиночных или множественных образований. Но основная классификация зависит от причины возникновения. Различают следующие виды трофических язв:
- Венозные.
- Артериальные.
- Диабетические.
- Гипертонические.
- Инфекционные.
- Травматические (обморожения, ожоги).
- Рубцовые — возникают после травматических или операционных рубцов.
- Пиогенные — несоблюдение личной гигиены при гнойных поражениях кожи. Как правило, характерны для асоциальных личностей.
- Лучевые.
Также все язвенные поражения разделяют на малые (до 10 см), средние (до 26 см), большие (до 50 см) и обширные.
Трофическая язва: причина возникновения
По данным ВОЗ около 70% язвенных патологий возникают по причине венозной недостаточности. Синдром диабетической стопы приводит к такой патологии лишь в 15% случаев. Другие случаи связаны с травматическими поражениями или инфекционными системными заболеваниями.
Таким образом, патология может возникнуть в результате:
- Варикозного расширения вен, тромбофлебита.
- Обширных повреждений кожи — обморожения, ожоги.
- Фистул (артериовенозные свищи) врожденные или травматические.
- Гипертонии — высокое давление приводит к поражению сосудов.
- Паразитарных кожных болезней.
- Микоза.
- Вирусных или инфекционных общих болезней (туберкулез, болезнь Лайма).
- Различных новообразований, которые затрагивают сосуды. Это фиброма, распад опухоли, васкулит, меланома, саркома Капоши.
- Членовредительства.
- Лучевой терапии.
- Осложнения сахарного диабета.
Трофическая язва на ноге возникает по множеству причин. Но в любом случае это состояние требует медицинского осмотра, диагностики и лечения. Самостоятельно, без должной терапии, она не затянется. Многие люди мучаются годами об болезненных мокнущих ран, что неизменно приводит к ухудшению состояния.
Какие возможны осложнения
Особенностью язвенной раны является то, что она растет вглубь. В результате патологический процесс поражает не только подкожную клетчатку, но мышцы. Это приводит к сильному болевому синдрому, который не купируется обезболивающими медикаментами.
Запущенная многолетняя форма язвы опасна следующими серьезными состояниями:
- Периостит — возникает, когда некротический процесс достигает надкостницы.
- Артрит и контрактура голеностопного сустава.
- Остеомиелит — воспаление костной ткани из-за попадания в рану патогенных микроорганизмов.
- Рожистое воспаление.
- Сепсис.
- Паховый лимфаденит.
- Гангрена.
Также язва способна переродится в злокачественную опухоль. Это редкое осложнение, которое можно выявить только в случае, когда процесс остановить уже нельзя. Нередко формируется слоновость или лимфедема (хроническое нарушение лимфостаза).
Трофическая язва: лечение и диагностика

Помимо внешнего осмотра и изучение жалоб пациента, обязательно назначаются общие клинические анализы. Также для выявления глубины некротического поражения применяют аппаратные виды диагностики:
- УЗАС (ангиосканирование при помощи ультразвука).
- УЗИ нижних конечностей.
- УЗДГ — УЗИ м допплерографией..
- Ангиография с контрастированием.
- Интраваскулярная ультрасонография (внутрисосудистое УЗИ).
Лечение назначается только после выявления причины образования язвы. При этом требуется консультация хирурга, инфекциониста, терапевта, флеболога, эндокринолога.
Запущенная форма язвенного поражения с гнойным выделениями и поражением глубинных тканей дермы подлежат оперативному лечению. Важен и домашний самостоятельный уход за пораженным участком кожи.
Фармакотерапия и консервативное лечение
Консервативная терапия включает в себя медикаменты, противовоспалительные и антибактериальные мази, физиолечение и эластичную компрессию.
Обычно используются венотоники, спазмолитики, антибиотики (при наличии бактериальной инфекции). В качестве местной терапии используются мази и специальные салфетки, которые ускоряют заживление тканей и предупреждают нарушения свертываемости крови.
При варикозных язвах обязательна эластичная компрессия. Она осуществляется с помощью подобранного врачом компрессионного трикотажа. С его помощью удается снять отек, улучшить кровообращение, уменьшить боль. Также возможен вариант неэластичной компрессии. Это специальные, пропитанные лечебным составом повязки — повязка Уны, цинк-желатиновая повязка.
На начальных стадиях хороший результат дает физиолечение: ультрафиолетовое излучение, лазеротерапия и вакуумная терапия (VAC-терапия).
Местный уход за раной
Полное заживления язвенной раны невозможно без должного домашнего ухода. Для этого нужно соблюдать следующие этапы:
- Очищение от некротических тканей и промывание физиологическим раствором.
- Нанесение антибактериальной мази.
- Закрытие повязкой.
Выбирать перевязочный материал следует с врачом. При заживлении язвы требуется дышащий материал с увлажняющим составом. Он предохраняет рану от пересыхания и надежно защищает от бактерий и микроорганизмов.
При инфицированной ране повязка должна быть с антибактериальной пропиткой. Она поглощает выделяемое из язвы и помогает отторжению патогенных микроорганизмов.
Хирургические методы
Если консервативная терапия не помогает в течение 6 месяцев, и некротическое поражение усугубляется — показано оперативное вмешательство. К операции также прибегают при осложнениях, которые угрожают жизни человека (сепсис, гангрена).

Цель такого лечения — убрать отмершие ткани, прочистить рану и иссечь очаг некротического поражения. Широкое применение получили следующие методы:
- Склерозирование патологических вен.
- Флэбэктомия.
- Открытое или эндоскопическое удаление пораженных вен.
- Трансплантация кожи при тяжелых некротических поражениях.
При диабетической язве широко используют метод «виртуальной ампутации». Хирург проводит резекцию плюснефалангового сустава и кости. При этом целостность стопы сохраняется. Это помогает решить проблемы с избыточным давлением (при лишнем весе) и устранить очаг костной деформации.
Лечение народными средствами
На начальной стадии, когда появились первые признаки трофической язвы, можно использовать народные средства. Однако они являются вспомогательным методом, и должны дополнять, а не заменять основное лечение.
- Хозяйственное мыло (темное) — после очищения кожи, смазывать мылом болезненный участок. Обязательно совмещать с ношением компрессионных чулков или гольфов. Улучшение возникает спустя несколько недель.
- Масло и репчатый лук — на растительном или оливковом масле обжарить лук. Остудить до комнатной температуры. Масло процедить и делать аппликации. Возникшую корочку не сдирать.
- Травяные сборы, которые обладают противовоспалительными свойствами. Это ромашка, кора дуба, календула. Этими настоями можно промывать язву или делать ванночки.
- Марлевый компресс из чайного гриба.
Все народные рецепты нужно применять после предварительного согласования с лечащим врачом. В противном случае болезнь можно усугубить. Если нет улучшений в течение недели, домашнее целительство нужно прекратить.
Профилактика заболевания
Следуя следующим рекомендациям можно минимизировать риск развития трофических язвенных поражений кожи:
- Забота о ногах — ношение удобной качественной обуви. Контрастный душ и отдых с приподнятыми ногами. Увлажнение стоп и голени. При травмах обращайтесь к врачу, особенно если у вас варикоз или сахарный диабет.
- Ежедневный осмотр ног на предмет венозных дефектов или ран.
- Постоянное ношение компрессионного трикотажа или использование эластичного бинта. Степень компрессии подбирается строго индивидуально.
- Занятия оптимальной физической нагрузкой — ходьба в любом темпе, бассейн (если нет открытых ран).
- Контроль за весом — лишний вес увеличивает давление в сосудах, что увеличивает риск образования трофических образований.
- Соблюдение диеты — уменьшение в рационе соли и сахара.
- Отказ от алкоголя, табакокурения.
Любую болезнь лучше предупредить, чем лечить. Трофическая язва формируется в течение длительного времени, и возникает как следствие других поражений кожи или внутренних заболеваний. Поэтому при любых болезненных симптомах в нижних конечностях нужно обратиться к врачу.
Источник