Рак слюнной железы
Содержание статьи
Слюнные железы вырабатывают слюну — жидкость, находящуюся в ротовой полости и выполняющую некоторые важные функции: смачивание слизистой оболочки, пищи, облегчение артикуляции, глотания, защиту от болезнетворных бактерий и пр. Выделяют две группы слюнных желез:
- Большие: подъязычные, околоушные, подчелюстные.
- Малые имеют микроскопическое строение, разбросаны по всей ротовой полости — всего их насчитывается несколько сотен.
Рак может развиваться во всех этих железах. Чаще всего (в 7 из 10 случаев) доброкачественные и злокачественные опухоли возникают в околоушных слюнных железах. Примерно 1–2 опухоли из десяти приходятся на подчелюстные слюнные железы, в 50% случаев они имеют злокачественный характер. В редких случаев рак развивается в подъязычной или мелких слюнных железах.
Причины рака слюнной железы и группы риска
Нормальная клетка слюнной железы становится раковой, когда в ней происходит определенный набор мутаций. К развитию злокачественных опухолей приводят мутации в онкогенах (гены, которые активируют размножение клеток) или генах-супрессорах опухолей (подавляют размножение клеток, «чинят» поврежденную ДНК, запускают запрограммированную клеточную смерть — апоптоз). В каждом конкретном случае судить о причинах произошедших в клетках мутаций очень сложно. Нельзя сказать, почему именно они произошли.
Выделяют некоторые факторы риска, повышающие вероятность развития злокачественной опухоли:
- Чем старше человек, тем больше накапливается изменений в его генах, тем выше вероятность развития различных типов рака.
- У мужчин рак слюнной железы бывает чаще, чем у женщин.
- Облучение головы. Например, это может быть ранее перенесенный курс лучевой терапии, воздействие ионизирующих излучений на рабочем месте.
- Есть данные о том, что риск рака слюнных желез повышен у людей, которые имеют определенные профессиональные вредности: контакт с асбестом, пылью сплавов никеля, работа на предприятиях, которые занимаются производством резины, деревообработкой.
Роль наследственности на данный момент считается незначительной. Большинство больных не имеют отягощенного семейного анамнеза (близких родственников, у которых был диагностирован тот же тип рака). Не доказана роль алкоголя и табака. Известно, что эти вредные привычки в целом повышают риск развития рака головы и шеи, но связь со злокачественными опухолями слюнных желез не обнаружена.
Опасен ли мобильный телефон? Во время одного исследования ученые обнаружили, что у активных пользователей сотовых телефонов чаще встречаются опухоли околоушной слюнной железы (как правило, доброкачественные). Но другие исследования такой взаимосвязи не выявили.
Симптомы заболевания
Доброкачественные и злокачественные опухоли слюнных желез проявляются сходными симптомами. Одно из главных отличий в том, что рак растет намного быстрее и чаще приводит к ряду симптомов, связанных с прорастанием в окружающие ткани, сдавлением нервов.

Нужно посетить врача, если вас стали беспокоить следующие симптомы:
- Появилось уплотнение или отек во рту, в области щеки, челюсти, шеи.
- Вы заметили, что ваше лицо стало асимметричным.
- Беспокоит боль во рту, в области шеи, уха, щеки, челюсти. Она долго не проходит.
- Онемение части лица.
- Слабость в мимических мышцах, из-за этого половина лица может быть «опущена», что становится особенно заметно при оскаливании зубов, нахмуривании бровей.
- Не получается широко открыть рот.
- Затруднение глотания.
Методы диагностики
Во время первичного приема врач-онколог беседует с пациентом, расспрашивает его, пытаясь выяснить факторы риска, проводит осмотр. Доктор ощупывает опухоль на лице и шейные лимфатические узлы, оценивает чувствительность лица и работу мимических мышц. После этого больной может быть направлен на дополнительную консультацию к ЛОР-врачу.
Компьютерная томография и магнитно-резонансная томография помогают оценить размеры, форму и расположение опухоли, обнаружить очаги в лимфатических узлах и других органах. В настоящее время золотым стандартом в поиске отдаленных метастазов является ПЭТ-сканирование. Если опухоль находится рядом с челюстью, проводят рентгенографию. Рентгенографическое исследование грудной клетки помогает обнаружить метастазы в легких, оценить состояние легких и сердца перед хирургическим лечением.
Самый точный метод диагностики рака слюнных желез — биопсия. Во время этой процедуры врач получает фрагмент патологически измененной ткани и отправляет в лабораторию для цитологического, гистологического исследования.
Чаще всего проводят тонкоигольную аспирационую биопсию. Опухолевую ткань получают с помощью полой иглы, напоминающей ту, что используют для инъекций. Если не удается получить нужное количество ткани, врач проводит инцизионную биопсию: делает разрез и удаляет часть опухоли.
Если в образце обнаружены опухолевые клетки, диагноз рака практически не вызывает сомнений.
Классификация: типы рака слюнной железы
Слюнные железы состоят из разных типов клеток, любые из них могут дать начало злокачественной опухоли. Поэтому тут встречаются разные типы рака:
- Мукоэпидермоидный рак слюнной железы — наиболее распространенная разновидность. Чаще всего он встречается в околоушных слюнных железах, реже — в подчелюстных и мелких. Эти опухоли редко бывают агрессивными.
- Аденоидная кистозная карцинома характеризуется очень медленным ростом и редким метастазированием. Однако, от этой злокачественной опухоли бывает очень сложно избавиться: она может рецидивировать спустя длительное время после лечения.
- Аденокарциномой называют злокачественную опухоль, которая развивается из железистых клеток. В слюнных железах могут возникать разные виды аденокарцином: ациноклеточный рак, полиморфная аденокарцинома низкой степени злокачественности, базальноклеточная аденокарцинома, светлоклеточный рак, цистаденокарцинома и др.
- К редким типам злокачественных раковых опухолей слюнных желез относят: плоскоклеточный рак, эпителиально-миоэпителиальную карциному, анапластическую мелкоклеточную карциному, недифференцированные карциномы.
Стадии заболевания
Рак слюнных желез, как и другие злокачественные опухоли, классифицируют по стадиям в соответствии с общепринятой системой TNM. Буква T в аббревиатуре обозначает характеристики первичной опухоли: размеры и степень ее прорастания в окружающие ткани, N — распространение в лимфатические узлы, M — наличие отдаленных метастазов. В зависимости от этих показателей, в течении рака слюнной железы выделяют следующие стадии:
- Стадия 0 — это «рак на месте» (карцинома in situ). Опухоль находится в пределах слоя клеток, которые образуют слюнную железу, и не прорастает в соседние ткани.
- Стадия I — опухоль, которая находится в пределах слюнной железы и имеет размеры не более 2 см.
- Стадия II — опухоль достигает размеров более 2 см, но не более 4 см.
- Стадия III — опухоль, которая достигает размеров более 4 см и/или распространяется в окружающие ткани, либо опухоль любого размера, которая проросла в окружающие ткани, распространилась в один шейный лимфатический узел на той же стороне, причем, очаг в лимфоузле не более 3 см и не распространяется за его пределы.
- Стадия IV включает подстадии IVA, IVB или IVC. Первые две характеризуются разной степенью распространения злокачественной опухоли в анатомические структуры головы, шеи, в лимфатические узлы. Если диагностирована стадия IVC, это означает, что имеются отдаленные метастазы.
Помимо стадий, выделяют три степени злокачественности рака слюнных желез:
- I степень — низкая степень злокачественности. Такие опухоли называют высокодифференцированными. Опухолевая ткань максимально похожа на нормальную ткань слюнных желез. Она медленно растет, и прогноз для таких пациентов наиболее благоприятен.
- II степень — это умеренно дифференцированные опухоли. Опухолевая ткань более существенно отличается от нормальной. Такой рак более агрессивен и отличается более плохим прогнозом.
- III степень — низкодифференцированные опухоли. Раковые клетки практически полностью утрачивают черты нормальных. Такие опухоли ведут себя наиболее агрессивно.
Определение степени злокачественности помогает врачу спрогнозировать, как будет вести себя рак, и правильно спланировать лечение.
Лечение
Лечением пациента занимается команда врачей, в которую могут входить: клинический онколог, ЛОР-врач, онколог-хирург, челюстно-лицевой хирург, химиотерапевт, радиотерапевт и др. Программа лечения определяется стадией рака, гистологическим типом опухоли, ее локализацией (какая железа поражена), возрастом, общим состоянием и сопутствующими заболеваниями пациента.
Хирургия
Если опухоль не сильно проросла в окружающие ткани, то она является резектабельной, то есть ее можно удалить хирургическим путем. Задача хирурга — иссечь опухоль с захватом окружающих тканей так, чтобы на линии разреза не осталось раковых клеток, то есть обеспечить негативный край резекции. Если опухолевые клетки распространились в лимфатические узлы, или по данным биопсии диагностирован агрессивный рак, лимфоузлы также удаляют.
При раке околоушной слюнной железы хирургическое вмешательство представляет определенные сложности, потому что через железу проходит лицевой нерв, который контролирует работу мимических мышц. Если опухоль затрагивает только поверхностную долю железы, можно удалить ее отдельно — выполнить поверхностную паротидэктомию. При этом нет риска повредить лицевой нерв. В некоторых случаях приходится удалять всю железу, а если опухоль проросла в лицевой нерв — то и его.
При раке подъязычной и поднижнечелюстной железы хирург удаляет саму железу и часть тканей, расположенных вокруг нее, в том числе, возможно, костную ткань. В некоторых случаях приходится иссекать нервы, которые контролируют чувствительность, движения в нижней части лица, в языке, чувство вкуса.
При раке мелких желез удаляют пораженную железу и часть окружающих тканей. Объем операции зависит от размеров и расположения опухоли.
Лучевая терапия
Показания к применению лучевой терапии при злокачественных опухолях слюнных желез:
- Для борьбы со злокачественными опухолями, которые не могут быть удалены хирургическим путем в силу своего расположения или размеров. Иногда облучение дополняют курсами химиотерапии.
- После хирургического лечения. Такую лучевую терапию называют адъювантной, иногда ее сочетают с химиотерапией. Облучение после операции помогает уничтожить оставшиеся раковые клетки и предотвратить рецидив.
- При запущенном раке. В данном случае лучевая терапия направлена на борьбу с болью, нарушением глотания, кровотечением и другими симптомами.
Обычно облучение проводят пять дней в неделю в течение 6–7 недель. Если лучевую терапию применяют в паллиативных целях, курс будет короче.
Химиотерапия
Химиотерапию применяют при злокачественных новообразованиях слюнных желез довольно редко. Противоопухолевые препараты могут уменьшить размеры опухоли, но не способны полностью ее уничтожить. Чаще всего их назначают при запущенном раке в качестве паллиативного лечения или в дополнение к лучевой терапии.
В зависимости от типа и других характеристик рака, врач может назначить комбинации разных химиопрепаратов: карбоплатина, цисплатина, 4-фторурацила, доксорубицина, паклитаксела, циклофосфамида, винорелбина, доцетаксела, метотрексата.
Химиотерапию при раке всегда проводят циклами. Пациенту вводят препарат, потом делают «передышку» в течение нескольких дней. Курс лечения может состоять из нескольких циклов.
Реабилитация
После лечения могут сохраняться некоторые проблемы, связанные с повреждением нервов: нарушение функции мимической мускулатуры лица, расстройства речи, глотания, косметические дефекты. Некоторые побочные эффекты химиопрепаратов и лучевой терапии проходят после завершения терапии, а другие сохраняются в течение длительного времени. В таких случаях показаны курсы реабилитации. Врач составляет программу восстановительного лечения индивидуально, в зависимости от тяжести и характера расстройств.
Осложнения и рецидивы
Даже если лечение завершилось успешно, и по результатам обследования в организме пациента не обнаруживаются признаки присутствия раковых клеток, в будущем может произойти рецидив. Поэтому нужно регулярно наблюдаться у врача-онколога, приходить на осмотры, проходить различные исследования и сдавать анализы.
Обычно доктор назначает осмотры раз в несколько месяцев в течение нескольких лет, затем — реже.
- Если произошел рецидив рака, варианты лечения могут быть разными:
- Если опухоль может быть удалена, выполняют хирургическое вмешательство с последующим курсом лучевой терапии.
- Если опухоль не получается удалить хирургически, врач назначает лучевую терапию в сочетании с химиотерапией.
- Если имеются отдаленные метастазы, основным методов лечения становится химиотерапия. Лучевую терапию и хирургическое лечение можно использовать для борьбы с некоторыми симптомами.
При запущенном раке с метастазами достижение ремиссии становится крайне маловероятным. В таком случае лечение будет направлено на замедление прогрессирования рака, борьбу с симптомами, продление жизни больного.
Врачи Европейской клиники берутся за лечение рака на любой стадии. Для нас не существует безнадежных пациентов. Всегда можно помочь, и мы знаем, как это правильно сделать, у нас есть все необходимые технологии, препараты последнего поколения.
Прогноз жизни при разных стадиях рака и профилактика
Прогноз для онкологических больных принято измерять показателем пятилетней выживаемости. Это процент пациентов, которые остались живы в течение пяти лет после того, как у них была диагностирована злокачественная опухоль.
Пятилетняя выживаемость на разных стадиях при злокачественных опухолях слюнных желез составляет:
- Локализованный рак (не распространился за пределы слюнной железы — 0, I и II стадии) — 93%.
- Рак, распространившийся в окружающие ткани и лимфатические узлы (стадии III, IVA и IVB) — 67%.
- Рак с метастазами (стадия IVC) — 34%.
Злокачественные опухоли в слюнных железах бывают разными, поэтому важно понимать, что это средние цифры, они зависят от типа рака и степени его агрессивности. Кроме того, эти цифры рассчитаны на основании данных о пациентах, у которых заболевание было диагностировано 5 лет назад и раньше. Но онкология развивается, возможности врачей постоянно растут. Поэтому больные, которые проходят лечение сейчас, могут иметь лучший прогноз.
Специальных методов профилактики не существует. Нужно в целом вести здоровый образ жизни, своевременно обращать внимание на подозрительные симптомы и обращаться к врачу.
Источник
Сиалолитиаз (камни слюнных желез) — симптомы и лечение
Дата публикации 26 октября 2020Обновлено 26 октября 2020
Определение болезни. Причины заболевания
Сиалолитиаз, или слюнно-каменная болезнь (греч. sialon слюна + lithos камень) — это заболевание, для которого характерно формирование камней в слюнной железе и её хроническое воспаление.
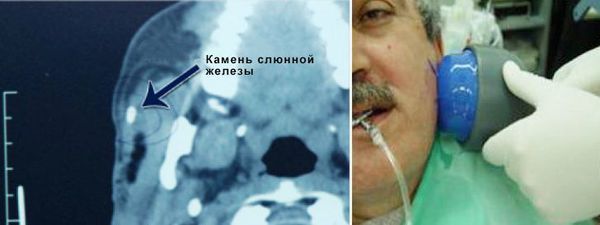
В норме у человека выделяют три пары слюнных желёз: подъязычные, поднижнечелюстные и околоушные. Также в ротовой полости имеются мелкие железы, например нёбные, щёчные и язычные. Их задача состоит в образовании и выделении слюны. Наиболее часто процессу образования камней в протоках железы и последующему воспалению подвергается подчелюстная железа (89 — 95 % от всех случаев), далее по убыванию околоушная и крайне редко подъязычная, иногда камни могут образовываться в малых слюнных железах [3].
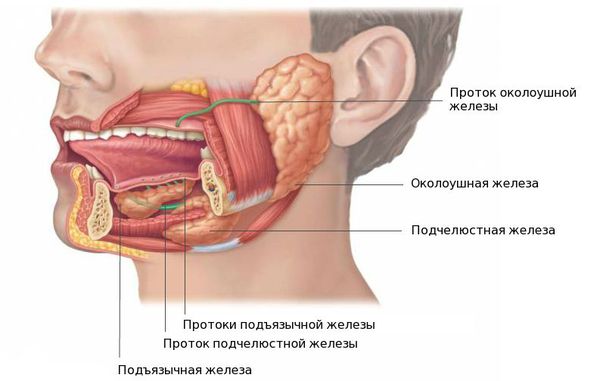
Заболевание зачастую выявляют в возрасте 20—45 лет — конкременты (камни), которые начали расти ещё в детстве, к этому возрасту достигают размеров, затрудняющих отток слюны и вызывающих жалобы. У мужчин сиалолитиаз встречается чаще, чем у женщин [11]. У детей слюннокаменная болезнь наблюдается редко [1].
Образование слюны — начальная стадия переваривания пищи. Слюна содержит в себе ферменты, антибактериальные вещества и растворённые минералы. Достоверно причины формирования камней в слюнных железах неизвестны. Выделяются лишь факторы, которые благоприятствуют развитию патологии:
- Механическое воздействие на слюнные железы в области выводного протока, например при травмах от зубов и коронок. Изменение просвета протока железы вследствие травмы нарушает отток слюны, что способствует образованию камня.
- Воспаление, при котором в железе скапливается микрофлора и возникает гной. Нарушение появляется из-за наличия воспалительного процесса в близлежащих тканях или попадания патогенных микроорганизмов в проток железы. Если причина сохраняется, то со временем конкременты увеличиваются из-за ухудшения оттока слюны, обменных нарушений и обострения процесса. Воспалению подвержены подъязычные и подчелюстные железы.
- Сужения и перегибы слюнных желёз и протоков.
- Нарушение обмена кальция из-за вредных привычек, приёма лекарственных препаратов, низкого качества питьевой воды, системных заболеваний (например, проблем со щитовидной железой).
- Недостаток или полное отсутствие витаминов — чаще всего к заболеванию приводит дефицит витамина А.
- Повышенная свёртываемость крови.
- Попадание в проток железы инородного тела. Вокруг него активно размножаются бактерии, образуя камень. Это может быть твёрдый фрагмент пищи, кость, оставшийся в крупе камень, чешуйка от рыбы и др.
В основном образуется один камень, однако иногда встречаются и множественные конкременты. Одновременно несколько желёз поражается крайне редко. Вес камней может колебаться от долей грамма до нескольких десятков граммов. Конкременты бывают различной формы: продолговатой, округлой или неправильной; в их центре часто находятся инородные тела. Слюнной камень в основном состоит из неорганических солей — фосфатов и карбонатов кальция. При сиалолитиазе внутри тканей железы наблюдается хроническое воспаление и нарушение питания тканей, что приводит к образованию соединительной ткани, окружающей дольки железы и её расширенные протоки.
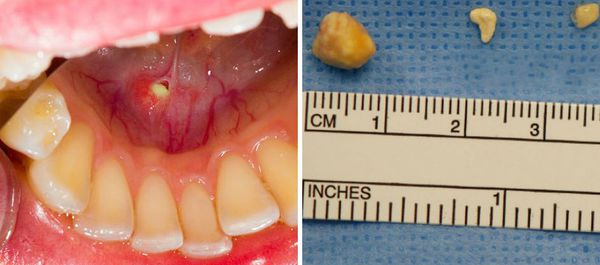
Развитию сиалолитиаза также способствует применение антихолинергических препаратов. Приём этих лекарств угнетает выделение слюны, что приводит к накоплению в полости рта различных пищевых остатков. При этом растёт риск попадания их в проток железы и увеличивается количество бактерий в полости рта, что способствует образованию камней. Эти причины усиливаются при уменьшении употребления воды, однако исследования по выявлению взаимосвязи между данными факторами не проводились.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сиалолитиаза
Клиническая картина во многом определяется степенью воспаления и проявляется симптомами сиалоаденита.
Первые признаки нахождения камня в протоке железы:
- отёк слюнной железы;
- покалывающие, распирающие боли в области поражённой железы во время приёма пищи;
- иррадиация (распространение) боли в другие области.
В месте расположения камня нередко возникают абсцессы. Если абсцесс поверхностный, то он заметен визуально, если глубокий, то его можно обнаружить только при обследовании либо во время операции. При самостоятельном прорыве абсцесса камень может выйти вместе с гноем.
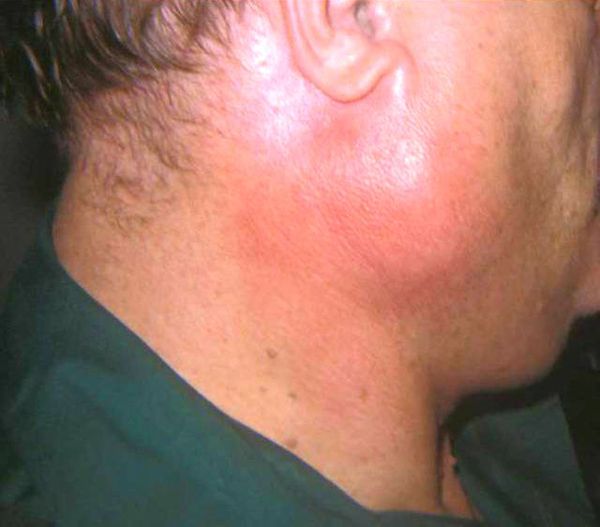
При затяжном развиии болезни железа постепенно уплотняется. Из её протока выделяется вязкая слюна с примесью взвеси или хлопьев различных солей, слизи, иногда гноя.
В результате данного недуга функционирование слюнной железы может сократиться вплоть до полного прекращения. В этом случае во рту возникает сухость, появляются сложности при разговоре и приёме пищи. Однако таких симптомов может и не быть, поскольку всё зависит от компенсаторных возможностей организма [2].
Первым клиническим признаком наличия конкремента в протоке железы считается замедление выделения слюны. Также при приёме пищи происходит увеличение слюнной железы, возникает чувство её распирания, а в последствии боль («слюнная колика»). Данные проявления порой сохраняются в течение нескольких минут или часов и постепенно исчезают, но возвращаются во время следующего приёма пищи, а порой даже при мысли о еде.
Заболевания прогрессирует постепенно, но при остром приступе симптомы развиваются за часы.
Сиалоаденит подчелюстной железы характеризуется следующими чертами:
- непреодолимое чувство жажды, сухость слизистой;
- привкус гноя;
- покраснение и отёк в подчелюстной области;
- локальное увеличение температуры;
- приступообразная боль, отдающая в горло и основание языка;
- образование гнойника в полости рта;
- симптомы интоксикации и ухудшение общего самочувствия;
- употребление пищи и речь сопровождаются болью, поэтому пациент, как правило, отказывается от еды [3].
При формировании конкрементов в околоушной железе происходит одностороннее поражение и наблюдается асимметричная деформация. У пациентов возникают следующие симптомы:
- ощущение вздутия (распирания) в области поражения;
- покраснение и отёк одной из сторон;
- боль от сдавления;
- прострелы в ухо и висок;
- открывание рта сопровождается болью, сухостью слизистой, желанием выпить воды;
- при воспалении может открыться отверстие протока, из которого выделяется гной.
Для поражения подъязычной железы характерны признаки, схожие с описанными выше:
- узелки в области основания языка;
- отёк и покраснение слизистой;
- болевые ощущения, распространяющиеся в область щёк и кончика языка;
- затруднённое жевание и глотание.
При рецидивах может формироваться полостной абсцесс с выделением гноя в полость рта.
Патогенез сиалолитиаза
Единого мнения касательно патогенеза слюннокаменной болезни до сих пор не существует. Основная проблема заключается в том, что сложно определить провоцирующий фактор и период возникновения слюнного камня, поскольку чаще всего пациент обращается к врачу на поздних клинических стадиях.
Химический состав камней слюнной железы достаточно сложен, в них выделяют две основные составляющие:
- неорганика (минералы) — преобладают и составляют 60–70 %, в минеральный компонент входят фосфаты, брушит, кальций, соли кальция.
- органика — бактерии, клетки, выстилающие проток и органический состав слюны.
Камни растут медленно и поэтому имеют слоистую структуру, их поверхность может быть гладкой либо шероховатой и покрываться желобками. Камни отличаются по плотности в зависимости от локализации — те, которые располагаются в самой железе, более плотные и зачастую округлой формы, в протоке — более продолговатые (по форме протока) [5]. Также отличается и состав камней различных желёз. В камнях околоушной железы преобладает органический компонент, в поднижнечелюстной — минеральный.

Существует несколько теорий возникновения сиалолитиаза. Одни исследователи считают, что в его основе заложена нестабильность компонентов, участвующих в образовании камня, что приводит к их оседанию и кристаллизации. Проще говоря, образуется сердцевина из органики, после чего вокруг неё скапливаются минералы, то есть формируется мантия. Всё это происходит благодаря поглощению минералов, поскольку изначально конкремент имеет консистенцию желе, впоследствии он становится твёрдым из-за включения кальция, фосфата и их солей [5].
Согласно другой теории, причиной возникновения конкремента является органическое ядро, а процесс минерализации запускается воспалением слюнной железы, изменением скорости слюноотделения, вязкости слюны или pH — чем ниже кислотность, тем больше риск образования камня в протоке [5].
Конкременты формируются длительно, точный срок назвать сложно, так как он зависит от самочувствия пациента: кто-то может годами не жаловаться на крупный камень, а у кого-то колики появляются от маленького конкремента. К тому же существует много факторов, которые способствуют или препятствуют формированию камня.
Классификация и стадии развития сиалолитиаза
Классификация по стадиям патологического процесса:
- скрытый период — начальный этап образования конкремента, просвет протоков изменён незначительно, симптомов практически нет, недостатку слюны и сухости во рту на данной стадии значение не придаётся;
- выраженный период — появляется болезненность от прикосновений, визуально отмечается вздутие в области поражённой железы, нередко присоединяется бактериальная инфекция;
- поздний период — полная остановка слюноотделения, образуется очаг хронического воспаления, резко ухудшается самочувствие, появляются симптомы интоксикации (слабость, лихорадка).
По проходимости протока:
- камень в теле железы, проток функционирует нормально;
- подвижный конкремент, чередование периодов отсутствия и обилия слюны;
- конкремент полностью или частично перекрывает проток.
В зависимости от того, какая из слюнных желёз поражена:
- сиалолитиаз подчелюстной железы;
- околоушной железы;
- подъязычной;
- малых слюнных желёз.
Вышеперечисленные виды сиалолитиаза расположены по убыванию распространённости, такая картина складывается, вероятнее всего, из-за различного состава слюны в той или иной железе.
Клинически выделяют три стадии слюннокаменной болезни: начальную, выраженную, позднюю.
Начальная стадия
Сопровождается полным отсутствием клиники. Здесь изменения происходят на уровне тканей:
- расширение и полнокровие сосудов;
- соединительная ткань отёчна и разрыхлена;
- образуются лимфоцитарные инфильтраты (тканей, пропитанных иммунными клетками — лимфоцитами);
- внутридольковые и междольковые протоки расширены;
- коллагеновые волокна увеличены и уплотнены.
В первую очередь на начальных стадиях сиалолитиаза изменяется количество выделяемой слюны, особенно при виде или употреблении пищи. Часто возникает «слюнная колика» — явление, при котором железа увеличивается, пациенты жалуются на боль и распирание. Боль кратковременная, но с нарастанием процесса её продолжительность увеличивается до нескольких часов.
При диагностическом пальпировании железа безболезненна и мягкая, секрет выделяется нормально, в протоке железы можно обнаружить конкремент. Слизистая полости рта не изменена.
Клинически выраженная стадия
Является развитием предыдущей стадии. Начинается остро:
- температура тела повышается до 38,5 ℃;
- появляются признаки общей интоксикации (головная боль, слабость, бледность);
- ярко выражено воспаление слюнной железы;
- лицо из-за отёка становится асимметричным;
- затруднён приём пищи;
- пальпация железы болезненна, определяется конкремент;
- слизистая имеет покраснение со стороны поражённой железы;
Если не проводить лечение, болезнь достигает поздней стадии. Этому может предшествовать гнойно-некротическая форма сиалолитиаза.
Поздняя стадия
Для поздней стадии характерна атрофия железы и её уплотнение.
Характеристика поздней стадии:
- постоянная ноющая боль;
- редкие «слюнные колики»;
- приём пищи затруднён или невозможен;
- ухудшение общего состояния;
- лицо из-за отёка ассиметрично;
- болезненность при пальпации;
- при массировании железы из протока выходит слизисто-гнойное отделяемое;
- устье протока расширено [6].
Осложнения сиалолитиаза
Без лечения обострённой формы воспалительный процесс прогрессирует, и как осложнение образуется абсцесс и происходит интоксикация организма [7].
Это состояние сопровождается следующими симптомами:
- неприятный вкус и сухость во рту;
- боль при жевании и глотании;
- отёчность и гиперемия в области воспаления;
- резкий подъём температуры тела до 40 °C;
- сильная слабость и недомогание;
- плотное болезненное образование в воспалённой железе при пальпации.
Для развивающегося абсцесса характерна стреляющая боль в поражённой слюнной железе, чувство давления и распирания, что свидетельствует о накоплении гноя. Боль может отдавать в ухо, шею и верхнюю челюсть. Если поражаются околоушные слюнные железы, отёк распространяется на щёку, область нижней челюсти и верхнюю часть шеи. Больной при этом ощущает боль при повороте головы и открывании рта. Если абсцесс находится в подъязычной и подчелюстной железе, отёк возникает в области подбородка, ощущается сильная боль при глотании.
В некоторых случаях болезнь протекает очень быстро: за 1–2 дня гнойное воспаление разрушает структуру железы, и начинается некроз. В половине случаев воспаление затрагивает парную железу. Накопление гноя завершается самопроизвольным вскрытием абсцесса, образуется свищ. Если гнойник прорывается в ткани полости рта вокруг железы, возможно образование разлитого воспаления (флегмоны), что может привести к развитию сепсиса.
Наличие гнойного процесса в челюстно-лицевой области крайне опасно, поскольку течение носит стремительный характер и возникает опасность сепсиса, что в свою очередь может привести к летальному исходу.
Диагностика сиалолитиаза
При появлении вышеперечисленных симптомов или подозрении на сиалолитиаз следует обратиться к стоматологу или терапевту. Важное значение имеет внешний осмотр, он помогает оценить размеры слюнных желёз и сравнить их с нормой. Далее проводится пальпация, в ходе которой могут обнаружиться конкременты, а также определяется болезненность и плотность железы.
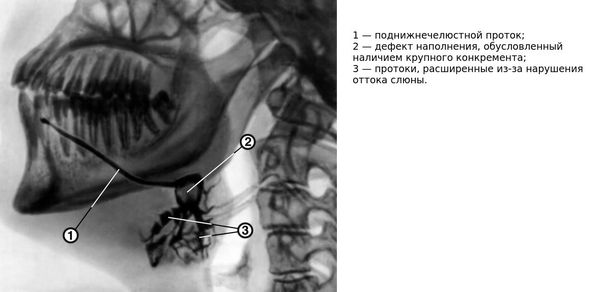
Подтверждение диагноза проводится с помощью рентгенологического исследования. К сожалению, этот метод малоэффективен для конкрементов небольшой плотности, поскольку они не отображаются на снимке. Дополнительно применяется сиалография — рентген слюнной железы с контрастным веществом. Препараты, содержащие йод, заполняют протоки железы и благодаря контрастности отображают строение протоков и наличие в них инородных тел. Конкременты на снимке выглядят как пустые участки. Данное исследование помогает определить состояние железы и дальнейшую тактику её лечения.
Для диагностики также используют ультразвуковое сканирование — этот метод помогает узнать точное местонахождение камня для его удаления. Показанием к УЗИ является расположение камней в глубине протоков. Также возможно применение компьютерной томографии слюнных желёз и биохимического анализа слюны.
Крайне важна правильная дифференциальная диагностика — необходимо отличить сиалолитиаз от флеболитов и гнойного абсцесса, опухолей, флегмоны, воспаления лимфатических узлов. Поскольку вылечить заболевание на ранней стадии гораздо легче, чем на запущенной, очень важно своевременно обратиться к врачу [8].
Лечение сиалолитиаза
Для лечения применяют консервативные и хирургические методы.
Консервативные методы
Лечение данной патологии имеет два направления: первое способствует устранению боли и нейтрализует воспаление, а второе — усиливает выделение слюны с помощью приёма слюногонных препаратов, что приводит к вымыванию мелких конкрементов.
К препаратам, позволяющим добиться таких результатов, относят:
- нестероидные противовоспалительные средства для устранения боли, нейтрализации воспаления и устранения отёка;
- антибиотики против бактериальной инфекции;
- препараты для улучшения оттока слюны — пилокарпина гидрохлорид, канефрон, йодид калия.
Также дополнительно назначается диета, усиливающая выработку слюны. В состав диеты входят кислые продукты, повышающие слюноотделение и нормализующие кислотно-щелочной баланс, который при сиалолитиазе смещён в щелочную сторону. Лимонная кислота, к примеру, способна разрушать слюнные камни [12]. В рацион включается свёкла, патиссон, квашенная капуста и клюква, эти продукты оказывают слюногонный эффект и нормализуют обменные процессы.
Хирургические методы
Если камень находится у выхода из устья слюнной железы, то применяется самый простой хирургический метод — извлечение конкремента пинцетом.
При воспалении и абсцессе, операция проводится под местной анестезией. Абсцесс вскрывают и обрабатывают полость, затем фиксируется дренаж и извлекается камень. Рана при этом не ушивается. В случае необратимого поражения слюнной железы производится её удаление. Поскольку железа представлена не в единственном числе, то после её удаления резких изменений не происходит. Если же пациент начинает испытывать сухость в полости рта, назначаются слюногонные препараты.
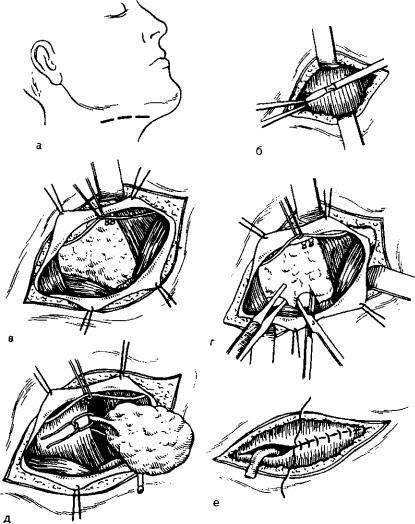
Во время и после проведения хирургического лечения возможно развитие ряда осложнений:
- при удалении камня наружным доступом могут развиваться наружные слюнные свищи (отверстия), для закрытия которых понадобится операция;
- повреждение лицевого нерва при работе с околоушной железой — нарушение может быть устойчивым в случае пересечения нерва и временным при его сдавлении отёчными тканями;
- во время работы с поднижнечелюстной железой иногда повреждается краевая ветвь лицевого нерва, это может нарушить тонус треугольной мышцы нижней губы;
- при извлечении камня через челюстно-язычный желобок или удалении поднижнечелюстной железы возможно повреждение язычного или подъязычного нервов, что, в свою очередь, приводит к стойкой потере чувствительности половины языка.
При удалении камня в период обострения сиалолитиаза наблюдается рубцовое сужение протоков. Для профилактики данного осложнения создаётся новое устье. Если сужение произошло, необходима пластическая операция по созданию нового устья кзади от сужения. В случае неудачи показано удаление слюнной железы.
Поскольку хирургическое лечение сиалолитиаза травматично, а частые рецидивы требуют повторных более сложных вмешательств, был разработан дистанционный метод лечения больных. Дистанционная литотрипсия (ДЛТ), при которой камень разрушается с помощью ультразвука, стала заменой традиционной терапии слюнокаменной болезни [6][7].